Lipoprotein(a): Der blinde Fleck
Es gibt einen Blutwert, der dein Risiko für Herzinfarkt und Schlaganfall erheblich beeinflusst, den aber die wenigsten Menschen kennen. Er steht auf keinem Routinelabor. Er wird bei den meisten Vorsorgeuntersuchungen nicht mitbestimmt. Und selbst wenn er erhöht ist, kannst du ihn durch Ernährung, Bewegung oder Abnehmen kaum verändern.
Dieser Wert heißt Lipoprotein(a), abgekürzt Lp(a). Und seit März 2026 empfiehlt die neue amerikanische Leitlinie für Fettstoffwechselstörungen, dass jeder Erwachsene ihn mindestens einmal im Leben messen lassen sollte.
Was ist Lipoprotein(a)?
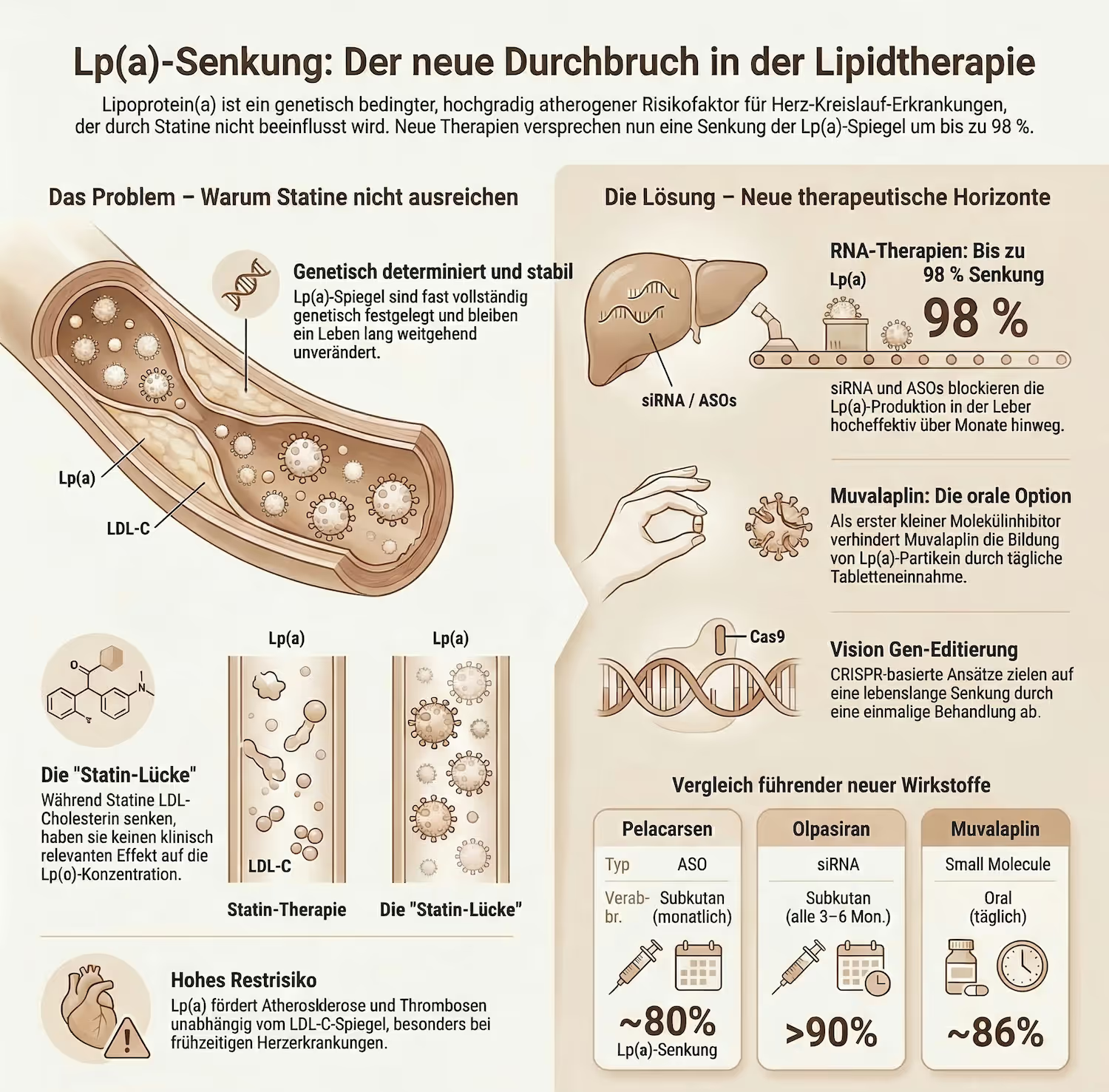
Lp(a) ist ein Partikel im Blut, das dem LDL-Cholesterin ähnelt, aber zusätzlich ein Protein namens Apolipoprotein(a) trägt. Dieses zusätzliche Protein macht Lp(a) besonders problematisch: Es fördert Entzündungen in den Gefäßwänden, hemmt die Fibrinolyse (also die körpereigene Auflösung von Blutgerinnseln) und beschleunigt die Entstehung von Arteriosklerose.
Mendelsche Randomisierungsstudien zeigen: Pro Partikel ist Lp(a) erheblich atherogener als gewöhnliches LDL-Cholesterin. Allerdings macht Lp(a) nur etwa 3 % aller apoB-haltigen Lipoproteine im Blut aus, selbst bei Personen mit den höchsten Werten nur rund 15 %. Es ist also nicht die Menge, sondern die Aggressivität pro Partikel, die Lp(a) gefährlich macht.
Wenn du also nur LDL, HDL und Triglyzeride kennst, hast du möglicherweise einen blinden Fleck in deiner Risikoeinschätzung. Lp(a) ist kein zusätzlicher Cholesterinwert. Es ist ein eigenständiger Risikofaktor.
Warum kennt das fast niemand?
Lp(a) wird in den meisten Ländern nicht standardmäßig getestet. Der Grund: Es gab bis vor kurzem keine zugelassene Therapie, die Lp(a) gezielt senken kann. Viele Ärzte argumentierten: Warum einen Wert messen, den man nicht behandeln kann?
Diese Logik hat sich geändert. Sowohl die neue amerikanische Leitlinie von 2026 als auch das europäische Update von 2025 empfehlen nun eine einmalige Lp(a)-Messung im Erwachsenenalter. Denn auch wenn Lp(a) selbst noch nicht gezielt behandelbar ist, verändert das Wissen um einen erhöhten Wert die gesamte Risikoeinschätzung. Wer weiß, dass Lp(a) erhöht ist, für den zählt jede LDL-Senkung, jeder Blutdruckpunkt und jede Ernährungsentscheidung mehr als für jemanden mit niedrigem Lp(a).
Wie viele Menschen sind betroffen?
Weltweit haben etwa 1,5 Milliarden Menschen erhöhte Lp(a)-Werte. In einer Analyse von über 460.000 Teilnehmern der UK Biobank lag der Median bei nur 19,6 nmol/l, aber das oberste Viertel hatte bereits Werte über 75 nmol/l. Ein linearer Anstieg des ASCVD-Risikos wurde ab etwa 50 nmol/l beobachtet.
Lp(a) ist zu 70 bis 90 % genetisch bestimmt. Die Werte steigen von Geburt an drastisch an und erreichen bereits im Alter von etwa 15 Jahren das Erwachsenenniveau. Selbst junge Erwachsene mit erhöhtem Lp(a) haben also bereits viele Jahre Exposition hinter sich. Deshalb ist Lp(a) eine der häufigsten Ursachen für frühe koronare Herzkrankheit.
Weil der Wert vererbt wird, gilt: Wenn ein Elternteil einen frühen Herzinfarkt oder Schlaganfall hatte (vor dem 55. Lebensjahr bei Männern, vor dem 65. bei Frauen), ist eine Lp(a)-Messung besonders sinnvoll. Nicht nur für dich, sondern auch für Geschwister und Kinder.
Ab welchem Wert wird es relevant?
Leider gibt es zwei unterschiedliche Einheiten, die nicht direkt ineinander umgerechnet werden können:
nmol/l (Nanomol pro Liter): Ab 125 nmol/l gilt Lp(a) als risikoerhöhend (etwa 1,4-fach erhöhtes ASCVD-Risiko). Ab 250 nmol/l als deutlich erhöht.
mg/dl (Milligramm pro Deziliter): Ab etwa 50 mg/dl risikoerhöhend. Ab 100 mg/dl deutlich erhöht.
Internationale Leitlinien bevorzugen nmol/l, weil diese Einheit genauer ist. Wenn dein Laborergebnis kommt, schau also zuerst auf die Einheit. Ein Wert von 80 nmol/l ist nicht dasselbe wie 80 mg/dl. Unter 75 nmol/l (oder unter 30 mg/dl) gilt als niedrig und unbedenklich.
Nicht nur Herzinfarkt: Auch die Herzklappen sind betroffen
Was viele nicht wissen: Erhöhtes Lp(a) ist nicht nur mit Herzinfarkt und Schlaganfall assoziiert, sondern auch mit kalzifizierender Aortenklappenerkrankung (Aortenstenose). Genetische Studien zeigen, dass Träger bestimmter Lp(a)-erhöhender Varianten ein höheres Risiko für Aortenklappenverkalkung haben. Derzeit gibt es keine zugelassene Therapie, die das Fortschreiten aufhält, aber eine laufende Studie (Lp(a)FRONTIERS-CAVS) prüft, ob eine Lp(a)-Senkung genau das leisten kann.
Wenn bei dir oder einem Angehörigen eine Aortenklappenverkalkung festgestellt wurde, kann ein erhöhter Lp(a)-Wert eine der Ursachen sein.
Was kann man heute tun, wenn Lp(a) erhöht ist?
Hier muss man ehrlich sein: Derzeit gibt es keine zugelassene Therapie, die Lp(a) gezielt und ausreichend senkt. Statine haben auf Lp(a) praktisch keinen Effekt und können den Wert sogar leicht erhöhen. PCSK9-Hemmer senken Lp(a) um etwa 20 bis 30 %, allerdings reicht diese Reduktion laut Mendelschen Randomisierungsstudien möglicherweise nicht aus, um das Risiko klinisch relevant zu senken. Ernährung und Bewegung verändern Lp(a) nicht relevant.
Was jedoch wirkt: alle beeinflussbaren Risikofaktoren umso konsequenter steuern. Konkret bedeutet das:
LDL-Cholesterin aggressiver senken. Daten aus Statin- und PCSK9-Hemmer-Studien zeigen: Auch bei erhöhtem Lp(a) profitieren Patienten von einer intensiven LDL-Senkung, auch wenn das Restrisiko durch Lp(a) bestehen bleibt. Bei erhöhtem Lp(a) empfehlen Experten, das LDL-Ziel niedriger anzusetzen als üblich.
Blutdruck konsequent kontrollieren. Hypertonie und erhöhtes Lp(a) zusammen multiplizieren das Risiko.
Ernährung optimieren. Auch wenn Lp(a) selbst nicht auf Ernährung reagiert, tut es der LDL-Spiegel sehr wohl. Gesättigte Fette durch pflanzliche Öle ersetzen, Ballaststoffe erhöhen, Omega-3-Fettsäuren regelmäßig über Fisch und optimiertem Leinöl aufnehmen.
Nicht rauchen. Rauchen erhöht das Risiko bei erhöhtem Lp(a) überproportional.
Bewegung beibehalten. Auch wenn Lp(a) nicht sinkt, verbessert Bewegung HDL, Blutdruck, Insulinsensitivität und Gefäßfunktion.
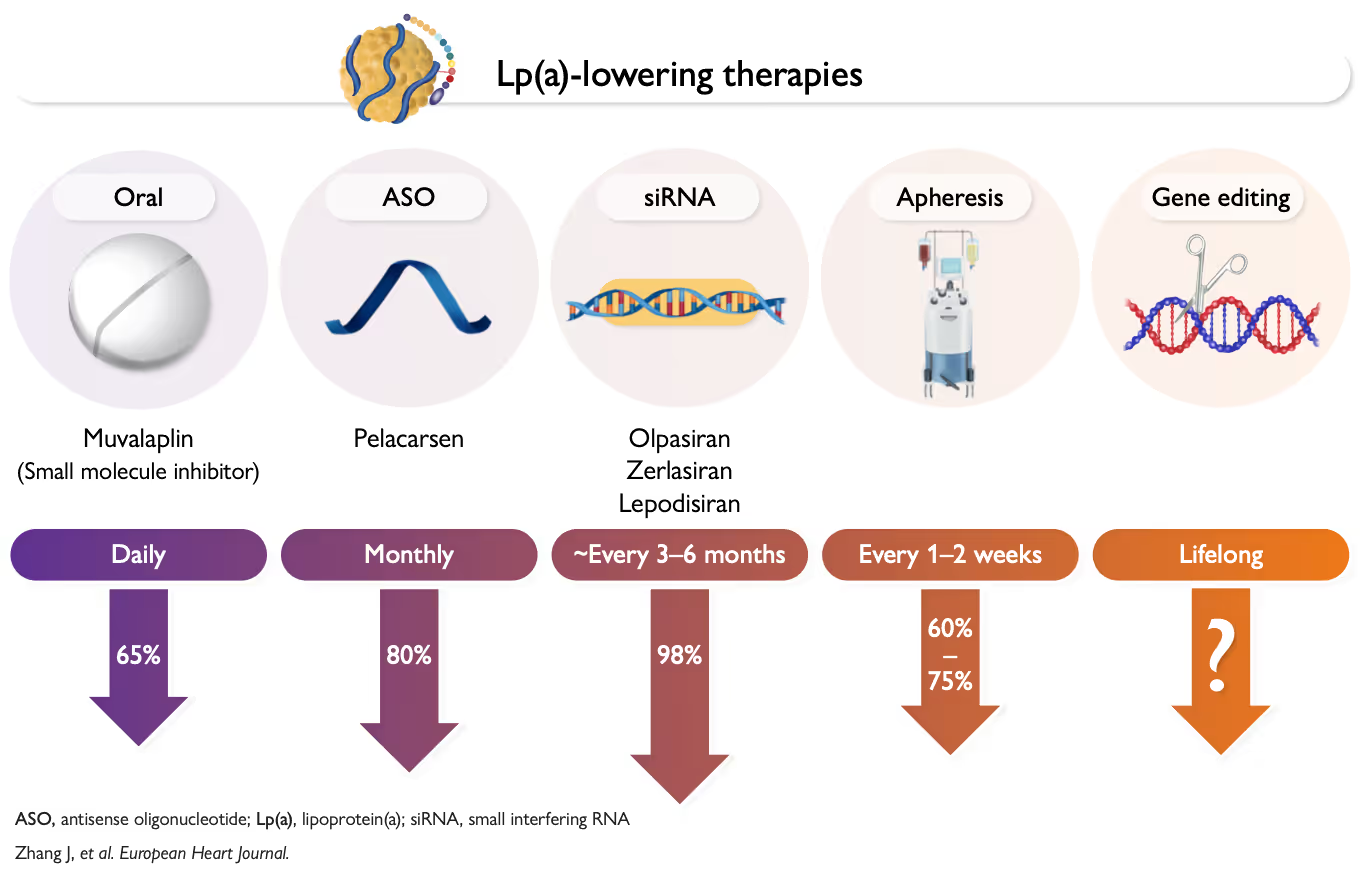
Neue Therapien: Was kommt?
Gleich mehrere Medikamentenklassen, die Lp(a) gezielt und drastisch senken können, befinden sich in fortgeschrittener klinischer Entwicklung.
siRNA-Therapien (Injektionen, alle 3 bis 6 Monate)
Lepodisiran ist eine sogenannte Dicer-siRNA, die den Abbau der LPA-mRNA besonders effizient auslöst. In der Phase-2-Studie ALPACA erreichten Patienten mit zwei Dosen à 400 mg eine durchschnittliche Lp(a)-Senkung von 94,8 % über den Zeitraum von Tag 30 bis 360. Ein Jahr nach der letzten Dosis (Tag 540) war Lp(a) immer noch um 74,2 % reduziert. Die Phase-3-Studie ACCLAIM-Lp(a) mit 16.700 Teilnehmern rekrutiert derzeit.
Olpasiran war die erste siRNA-Therapie gegen Lp(a) in klinischen Studien. In der Phase-2-Studie OCEAN(a)-DOSE lag die placebobereinigte Reduktion bei bis zu 101 % nach 36 Wochen. In einer Verlängerungsstudie blieb sie bei 76 bis 84 % noch 24 Wochen nach der letzten Dosis. Die Phase-3-Studie OCEAN(a) mit 7.297 Patienten soll Ende 2026 Ergebnisse liefern.
Zerlasiran erreichte in der Phase-2 Studie ALPACAR-360 eine Senkung von 85,6 %. Mit dem 300-mg-Schema alle 16 Wochen blieb die Reduktion bei 79,2 % bei Woche 60. Eine Phase-3-Studie wurde noch nicht angekündigt.
Antisense-Oligonukleotid (wöchentliche Injektion)
Pelacarsen senkt Lp(a) um 80 % bei wöchentlicher Gabe über 6 Monate. Nach dem Absetzen kehren die Werte innerhalb von etwa 16 Wochen zum Ausgangswert zurück. Die Phase-3-Studie Lp(a)HORIZON mit 8.323 Teilnehmern soll 2026 Ergebnisse liefern.
Oral: Die mögliche Revolution
Muvalaplin ist das, worauf viele warten: eine tägliche Tablette, keine Injektion. Das kleine Molekül verhindert die Bildung von Lp(a), indem es die Verbindung zwischen Apolipoprotein(a) und dem LDL-Partikel blockiert. In der Phase-2-Studie KRAKEN senkte Muvalaplin 240 mg täglich das intakte Lp(a) um 85,7 % nach 12 Wochen. Die Phase-3 Studie MOVE-Lp(a) mit 10.450 Teilnehmern wurde bereits angekündigt. Sollte Muvalaplin zugelassen werden, könnte es die Behandlung für Millionen zugänglich machen.
Gen-Editierung: Die fernere Zukunft
CRISPR-Cas9-basierte Ansätze zur Editierung des LPA-Gens befinden sich in einem frühen Stadium, zeigen aber beeindruckende Ergebnisse in Tiermodellen. Bei Primaten führte eine einzige Dosis zu einer 94-prozentigen Lp(a)-Reduktion, die über 224 Tage anhielt. Der potenzielle Vorteil: eine einmalige Behandlung mit lebenslanger Wirkung. Eine Phase-1-Studie am Menschen läuft. Langzeitdaten zu Sicherheit und Off-Target-Effekten stehen noch aus.
Die zentrale Frage bleibt bei all diesen Therapien offen: Führt die Senkung von Lp(a) tatsächlich zu weniger Herzinfarkten und Schlaganfällen? Die Ergebnisse der Phase-3-Studien werden das voraussichtlich 2026 und 2027 beantworten. Auf ein Medikament zu warten ist aber kein Grund, die Messung aufzuschieben. Die Information ist jetzt wertvoll.

Ein Hinweis zur Sicherheit
Beobachtungsdaten und Mendelsche Randomisierungsstudien deuten darauf hin, dass extrem niedrige Lp(a)-Werte möglicherweise mit einem leicht erhöhten Risiko für Typ-2-Diabetes assoziiert sein könnten. Der Mechanismus ist noch nicht vollständig geklärt, es gibt Hinweise auf eine Verbindung über den Insulinstoffwechsel. Ob die medikamentöse Senkung von Lp(a) dieses Risiko erhöht, werden die laufenden Studien zeigen. Das ist kein Grund zur Sorge, aber ein Grund für ehrliche Wissenschaftskommunikation.
Deine nächsten Schritte
1. Lp(a) einmal messen lassen. Beim Hausarzt bei der nächsten Blutabnahme ansprechen. In Österreich und Deutschland wird der Test auf Anfrage durchgeführt. Kosten: meist unter 20 Euro. Er muss nur einmal im Leben gemacht werden, da der Wert weitgehend stabil bleibt. Ausnahme: Bei Frauen kann sich der Wert nach der Menopause verändern, eine erneute Messung kann dann sinnvoll sein.
2. Ergebnis einordnen lassen. Achte auf die Einheit (nmol/l oder mg/dl). Unter 75 nmol/l: unbedenklich. 75 bis 125 nmol/l: leicht erhöht. Über 125 nmol/l: risikoerhöhend. Über 250 nmol/l: deutlich erhöht.
3. Alle beeinflussbaren Faktoren optimieren. Wenn Lp(a) erhöht ist, zählt jede LDL-Senkung, jeder Blutdruckpunkt und jede Zigarette weniger noch mehr. Ernährungsumstellung, regelmäßige Bewegung und bewusste Fettqualität sind die wirksamsten Hebel.
4. Familie informieren. Die Konkordanz von erhöhtem Lp(a) unter Verwandten ist hoch. Wenn dein Wert erhöht ist, sollten Geschwister, Eltern und Kinder ebenfalls getestet werden.
Häufige Fragen zu Lipoprotein(a)
Wird Lipoprotein(a) immer vererbt?
Ja. Der Lp(a)-Wert ist zu 70 bis 90 % genetisch festgelegt. Die Leber produziert Lp(a), und wie viel sie davon herstellt, bestimmt hauptsächlich das LPA-Gen. Deshalb haben Eltern, Geschwister und Kinder einer betroffenen Person häufig ebenfalls erhöhte Werte. Wenn dein Lp(a) erhöht ist, sollten Angehörige ebenfalls getestet werden.
Wie kann ich mein Lipoprotein(a) senken?
Derzeit gibt es keine zugelassene Therapie, die Lp(a) ausreichend senkt. Ernährung, Bewegung und Abnehmen verändern den Wert nicht relevant. PCSK9-Hemmer senken Lp(a) um etwa 20 bis 30 %, was aber möglicherweise nicht ausreicht. Mehrere neue Medikamente (Lepodisiran, Olpasiran, Muvalaplin) befinden sich in Phase-3-Studien und könnten Lp(a) um 80 bis 95 % senken. Bis dahin ist die wirksamste Strategie, alle anderen Risikofaktoren konsequent zu steuern: LDL senken, Blutdruck kontrollieren, nicht rauchen.
Wie gefährlich ist ein erhöhter Lipoprotein(a)-Wert?
Ab 125 nmol/l (etwa 50 mg/dl) gilt Lp(a) als risikoerhöhend, ab 250 nmol/l als deutlich erhöht. Erhöhtes Lp(a) ist ein eigenständiger Risikofaktor für Herzinfarkt, Schlaganfall und Aortenklappenverkalkung. Das Risiko addiert sich zu anderen Faktoren wie LDL, Bluthochdruck und Rauchen. Ein erhöhter Wert allein ist kein Grund zur Panik, aber ein Grund, alle beeinflussbaren Risikofaktoren besonders ernst zu nehmen.
Wie viele Menschen haben erhöhtes Lipoprotein(a)?
Weltweit etwa 1,5 Milliarden. In Europa und Nordamerika haben rund 20 % der Bevölkerung Werte über 125 nmol/l. Die meisten wissen nicht, dass ihr Wert erhöht ist, weil der Test nicht zum Standardlabor gehört.
Kann man mit hohem Lipoprotein(a) alt werden?
Ja. Ein erhöhter Lp(a)-Wert erhöht das statistische Risiko, bedeutet aber nicht, dass ein Herzinfarkt unvermeidlich ist. Viele Menschen mit hohem Lp(a) bleiben gesund, besonders wenn sie alle anderen Risikofaktoren konsequent kontrollieren. Niedrige LDL-Werte, normaler Blutdruck, Nichtrauchen und regelmäßige Bewegung können das Gesamtrisiko auch bei erhöhtem Lp(a) erheblich senken.
Gibt es Medikamente gegen Lipoprotein(a)?
Noch nicht zugelassen, aber in fortgeschrittener Entwicklung. Fünf Wirkstoffe befinden sich in klinischen Studien: Lepodisiran und Olpasiran (Injektionen alle 3 bis 6 Monate), Pelacarsen (wöchentliche Injektion), Muvalaplin (tägliche Tablette) und ein CRISPR-basierter Ansatz (einmalige Behandlung). Die Ergebnisse der großen Phase-3-Studien werden 2027 erwartet und zeigen, ob die Lp(a)-Senkung tatsächlich zu weniger Herzinfarkten führt.
Wann sollte man sich wegen Lipoprotein(a) Sorgen machen?
Sorgen im eigentlichen Sinn sind nicht nötig, aber Aufmerksamkeit schon. Ein Lp(a)-Wert über 125 nmol/l ist ein Signal, die eigene Herzgesundheit aktiver zu steuern. Besonders wichtig ist die Messung, wenn in deiner Familie frühe Herzinfarkte oder Schlaganfälle aufgetreten sind (vor 55 bei Männern, vor 65 bei Frauen), oder wenn dein LDL trotz Therapie nicht das gewünschte Ergebnis bringt. Eine einmalige Messung beim Hausarzt kostet meist unter 20 Euro und gibt lebenslang Klarheit.
Fazit
Lipoprotein(a) ist der wahrscheinlich am stärksten unterschätzte Risikofaktor für Herz-Kreislauf-Erkrankungen. Er ist genetisch bestimmt, durch Lebensstil nicht veränderbar, betrifft rund jeden fünften Erwachsenen, und wird fast nie routinemäßig gemessen.
Das ändert sich. Die Leitlinien empfehlen eine einmalige Messung für alle. Fünf neue Therapieansätze, von Injektionen über eine tägliche Tablette bis zur Gen-Editierung, befinden sich in fortgeschrittener Entwicklung. Die Ergebnisse der großen Phase-3-Studien werden zeigen, ob die Senkung von Lp(a) tatsächlich zu weniger kardiovaskulären Ereignissen führt.
Unabhängig davon ist das Wissen um den eigenen Wert schon heute ein Werkzeug. Es erlaubt dir, informiertere Entscheidungen über deine Gesundheit zu treffen und alle beeinflussbaren Risikofaktoren gezielter zu steuern.
Ein Bluttest. Einmal im Leben. Unter 20 Euro.
Quellen
Zhang J, Navar AM, Tokgozoglu L. Lipoprotein(a)-lowering therapies: a promising future. Eur Heart J. 2026;ehag092. doi:10.1093/eurheartj/ehag092
Blumenthal RS, Morris PB, Gaudino M, et al. 2026 ACC/AHA Guideline on the Management of Dyslipidemia. J Am Coll Cardiol. Published online March 13, 2026. doi:10.1016/j.jacc.2025.11.016
Patel AP, Wang M, Pirruccello JP, et al. Lp(a) concentrations and incident atherosclerotic cardiovascular disease. Arterioscler Thromb Vasc Biol. 2021;41:465–74. doi:10.1161/ATVBAHA.120.315291
Ridker PM, et al. Inflammation, cholesterol, lipoprotein(a), and 30-year cardiovascular outcomes in women. N Engl J Med. 2024;391:2087–97. doi:10.1056/NEJMoa2405182
Lipid Magazin
weiter zu Magazin
Neue Spielregeln für Cholesterin
.avif)











